Οι όγκοι της οφθαλμικής επιφάνειας είναι σπάνιες αλλά δυνητικά θανατηφόρες παθήσεις του επιπεφυκότα, παρουσιάζουν μεγάλη ποικιλία στην εμφάνιση τους και η διάγνωση τους είναι πολλές φορές δύσκολη. Η πρώιμη διάγνωση έχει μεγάλη σημασία για την πρόγνωση αλλά και το είδος της θεραπείας που θα εφαρμοστεί. Η κατάλληλη θεραπεία θα μειώσει στο ελάχιστο τις υποτροπές και τις πιθανότητες μετάστασης του όγκου.
Ο οφθαλμίατρος Γεώργιος Παυλόπουλος λόγω της εξειδίκευσης του, έχει αντιμετωπίσει αρκετούς όγκους της επιφανείας του οφθαλμού όγκους, παρά την σπανιότητα τους, με εξαιρετικά μέχρι στιγμής αποτελέσματα.
ΣΥΧΝΕΣ ΕΡΩΤΗΣΕΙΣ ΓΙΑ ΤΟΥΣ ΟΓΚΟΥΣ ΤΗΣ ΕΠΙΦΑΝΕΙΑΣ ΤΟΥ ΟΦΘΑΛΜΟΥ
Πως διακρίνονται και ποιοι είναι οι πιο συχνοί όγκοι της οφθαλμικής επιφάνειας;
Ανάλογα με το χρώμα τους διακρίνονται στους μελανοκυτταρικούς όγκους και τους μη μελανοκυτταρικούς όγκους. Ο πιο κοινός τύπος από τους μη μελανοκυτταρικούς όγκους είναι η νεοπλασία των πλακωδών κυττάρων του επιθηλίου της επιφανείας του οφθαλμού, ενώ από τους μελανοκυτταρικούς το μελάνωμα του επιπεφυκότα.
Τι ξέρουμε για την νεοπλασία των πλακωδών κυττάρων του επιθηλίου της επιφανείας του οφθαλμού;
Επιδημιολογία και Παράγοντες Κινδύνου
Η Νεοπλασία των Πλακωδών Κυττάρων (Ν.Π.Κ.) του επιθηλίου της επιφανείας του οφθαλμού είναι ο πιο κοινός τύπος πρωτοπαθούς νεοπλάσματος της οφθαλμικής επιφάνειας. Αποτελείται από ένα ευρύ φάσμα δυσπλασίας των πλακωδών κυττάρων που περιλαμβάνει: την Ενδοεπιθηλιακή Νεοπλασία (Ε.Ε.Ν.) του επιπεφυκότα και του κερατοειδούς, το Καρκίνωμα in situ, και το Διηθητικό Καρκίνωμα των Πλακωδών Κυττάρων του επιθηλίου (Δ.Κ.Π.Κ.). Η Ν.Π.Κ. είναι σπάνια, με συχνότητα εμφάνισης νέων περιστατικών 0,2-35 ανά 1.000.000 και συχνότερα προσβάλει ηλικιωμένους ενήλικες. Οι παράγοντες κινδύνου περιλαμβάνουν το φύλο του άνδρα, την μεγάλη ηλικία, την έκθεση στον καπνό του τσιγάρου, την υπεριώδη ακτινοβολία Β, την έκθεση σε χημικά, τον τύπο 16 και 18 του ιού των ανθρώπινων θηλωμάτων (HPV) και την ανοσοκαταστολή συμπεριλαμβανομένου του ιού της ανθρώπινης ανοσοανεπάρκειας (HIV).
Κλινικά χαρακτηριστικά
Η νεοπλασία των πλακωδών κυττάρων του επιθηλίου (Ν.Π.Κ.) εκδηλώνεται με μια ποικιλία μορφών. Οι περισσότερες βλάβες όπως τα θηλώματα και η ακτινική κεράτωση είναι καλοήθεις. Ωστόσο, άλλες βλάβες είναι πιο κακοήθεις, όπως το Καρκίνωμα in situ και το Διηθητικό Καρκίνωμα των Πλακωδών Κυττάρων (Δ.Κ.Π.Κ.).
Η Ν.Π.Κ. φαίνεται στη εξέταση με την σχισμοειδή λυχνία ως μια ζελατινώδης αλλοίωση, με ασαφή όρια από τον περιβάλλοντα επιπεφυκότα. Στην βιοψία υπάρχει συνήθως μια απότομη μετάβαση από το φυσιολογικό στο δυσπλαστικό επιθήλιο.
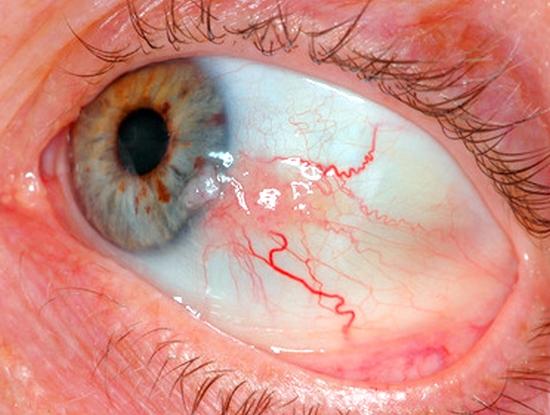
Το Καρκίνωμα in situ του επιπεφυκότα (in situ σημαίνει ότι τα κακοήθη κύτταρα βρίσκονται μεν στο επιθήλιο, αλλά δεν έχουν επεκταθεί πέρα από την βασική μεμβράνη του επιθηλίου προς τους βαθύτερους ιστούς, είναι εντοπισμένα δηλαδή μόνο στο επιθήλιο) εμφανίζεται ως μια θηλώδης μάζα με ελάχιστη λευκοπλακία, και παρατηρείται συνήθως κοντά στο σκληροκερατοειδές όριο, την περιοχή δηλαδή, που μεταπίπτει το επιθήλιο του επιπεφυκότα στο επιθήλιο του κερατοειδούς και που βρίσκονται τα βλαστικά κύτταρα του κερατοειδούς.
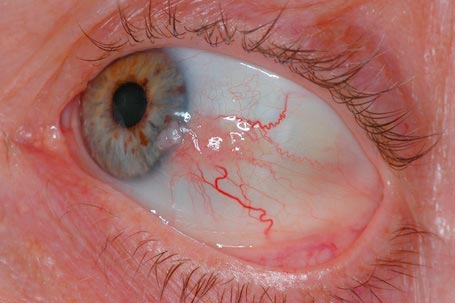
Το Δ.Κ.Π.Κ., που αντιπροσωπεύει το τελικό στάδιο της κακοήθειας, εμφανίζεται σε λιγότερο από 2% των περιπτώσεων. Εκδηλώνεται ως αυξημένη, ασαφώς καθορισμένη, ζελατινώδη αλλοίωση με ή χωρίς λευκοπλακία. Παρατηρούνται διευρυμένα αγγεία που τροφοδοτούν με αίμα τις κακοήθεις διεισδυτικές μάζες και καθώς η βλάβη γίνεται πιο προχωρημένη, υπάρχει μειωμένη κινητικότητα του όγκου λόγω σύμφυσης (συνένωσης) του επιπεφυκότος με τον υποκείμενο σκληρό χιτώνα.
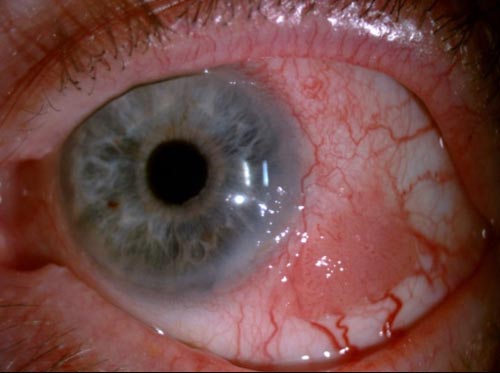
Θα πρέπει να σημειωθεί ότι είναι πολύ δύσκολο πολλές φορές να ξεχωρίσει ο Οφθαλμίατρος με τη εξέταση στην σχισμοειδή λυχνία το καρκίνωμα in situ από το διηθητικό καρκίνωμα των πλακωδών κυττάρων. Η διάγνωση θα τεθεί ή θα επιβεβαιωθεί με την ιστοπαθολογική εξέταση μετά την βιοψία. Γι’ αυτό, η βιοψία είναι εξαιρετικά χρήσιμη για την διάγνωση.
Βιοψία – Ιστοπαθολογική εξέταση
Το καρκίνωμα in situ χαρακτηρίζεται από αντικατάσταση του πλήρους πάχους του επιθηλίου με κακοήθη κύτταρα. Ωστόσο, η βασική μεμβράνη παραμένει άθικτη και οι υποκείμενοι ιστοί δεν επηρεάζονται. Υπάρχει γενικά μια χαρακτηριστική οριοθέτηση μεταξύ του πάσχοντος επιθηλίου και του γειτονικού φυσιολογικού ιστού.
Το διηθητικό καρκίνωμα των πλακωδών κυττάρων χαρακτηρίζεται από κύτταρα με μεγάλη κακοήθεια, τα οποία διαπερνούν την βασική μεμβράνη και η κακοήθεια επεκτείνεται στους υποκείμενους ιστούς. Το καρκίνωμα των ατρακτοειδών κυττάρων και το καρκίνωμα των βλεννοεπιδερμοειδών κυττάρων είναι παραλλαγές που αντιπροσωπεύουν περισσότερο διηθητικούς όγκους.
Θεραπεία
Η θεραπεία της νεοπλασίας των πλακωδών κυττάρων εξαρτάται από τα κλινικά χαρακτηριστικά των αλλοιώσεων. Παράγοντες όπως το μέγεθος, η θέση και η διείσδυση του όγκου επηρεάζουν την κατάλληλη θεραπεία των νεοπλασμάτων. Για διακριτές μάζες, η πλήρης εκτομή μαζί με επαρκή υγιή περιοχή (έως και 3-4 χιλιοστά) γύρω από την βλάβη είναι η θεραπεία επιλογής, συχνά υποβοηθούμενη από την αφαίρεση του επιθηλίου με αλκοόλ. Οι περισσότεροι χειρουργοί θα εφαρμόσουν επιπλέον κρυοπηξία στον παρακείμενο επιπεφυκότα για περισσότερη ασφάλεια.
Άλλες συμπληρωματικές θεραπείες περιλαμβάνουν Ιντερφερόνη α2β, Μιτομυκίνη C και 5-Φθορουρακίλη. Δεν υπάρχει γενικά συναίνεση για τη χρήση αυτών των θεραπειών. Η Ιντερφερόνη α2b χρησιμοποιείται πιο συχνά, επειδή η χρήση της έχει λιγότερες ανεπιθύμητες ενέργειες.
Σε κάποιες περιπτώσεις διηθητικού καρκινώματος των πλακωδών κυττάρων, ανάλογα με την επέκταση του όγκου μπορεί να απαιτηθεί εξόρυξη λόγω εισβολής του όγκου στον οφθαλμό, ή εκκένωσης του κόγχου λόγω επέκτασης του όγκου στον κόγχο.
Παρακολούθηση και Πρόγνωση (Πρόβλεψη)
Τα αποτελέσματα της θεραπείας των νεοπλασιών των πλακωδών κυττάρων σχετίζονται με το βαθμό επιθετικότητας των όγκων. Για το καρκίνωμα in situ, οι ασθενείς στους οποίους έχουν αφαιρεθεί πλήρως οι όγκοι έχουν καλή πρόγνωση, με τον κίνδυνο τοπικής υποτροπής να είναι γύρω στο 2% και την εμφάνιση μετάστασης στους περιφερειακούς λεμφαδένες σε 1% περίπου. Σε περίπτωση υποτροπής, απαιτείται πιο επιθετική εκτομή καθώς και η χρήση επικουρικών θεραπειών. Σε περιπτώσεις διηθητικού καρκίνου των πλακωδών κυττάρων με πλήρη εκτομή των όγκων, το ποσοστό τοπικής υποτροπής είναι 5%, ενώ η εμφάνιση μεταστάσεων στους περιφερειακούς λεμφαδένες περίπου 2%.
Τι ξέρουμε για το μελάνωμα του επιπεφυκότα;
Επιδημιολογία και Παράγοντες Κινδύνου
Τα μελανώματα των επιπεφυκότων αποτελούν περίπου το 2% όλων των κακοηθειών της οφθαλμικής επιφάνειας και το 0,25% όλων των μελανωμάτων. Η μέση ηλικία παρουσίασης είναι η ηλικία των 60 ετών. Οι παράγοντες κινδύνου είναι δύσκολο να εξακριβωθούν λόγω της χαμηλής συχνότητας εμφάνισης της νόσου. Ωστόσο, οι μελέτες αναφέρουν σαν παράγοντες κινδύνου το ανοιχτό χρώμα μαλλιών και δέρματος, το οικογενειακό ιστορικό μελανώματος και την σημαντική έκθεση σε υπεριώδη ακτινοβολία. Μια μεγάλη επιδημιολογική μελέτη ανέφερε αυξημένη συχνότητα εμφάνισης μελανώματος του επιπεφυκότος σε λευκούς άνδρες. Η αιτία υποθέτουμε ότι είναι η αυξημένη έκθεση σε υπεριώδη ακτινοβολία.
Υπάρχει επίσης ισχυρή συσχέτιση του μελανώματος του επιπεφυκότα με την πρωτοπαθή επίκτητη μελάνωση (Primary Acquired Melanosis) και τον σπίλο του επιπεφυκότα. Ειδικότερα, η πρωτοπαθής επίκτητη μελάνωση με σοβαρή ατυπία εξελίσσεται σε μελάνωμα στο 13% των περιπτώσεων. Όσο πιο εκτεταμένη είναι η εξάπλωση της πρωτοπαθούς επίκτητης μελάνωσης με σοβαρή ατυπία, τόσο μεγαλύτερος είναι ο κίνδυνος εξαλλαγής σε μελάνωμα. Η πρωτοπαθής επίκτητη μελάνωση χωρίς ατυπία ή με ήπια ατυπία δεν παρουσιάζει προδιάθεση για εξαλλαγή σε μελάνωμα. Τα μελανώματα επιπεφυκότα γενικά προέρχονται από την πρωτοπαθή επίκτητη μελάνωση (συχνότερα), από σπίλους (πιο σπάνια), ή είναι νέες εμφανίσεις.
Κλινικά χαρακτηριστικά
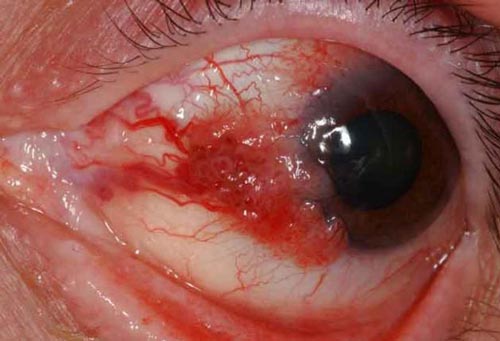
Το μελάνωμα του επιπεφυκότα παρουσιάζεται συνήθως ως μια ανυψωμένη, παχιά, μελαγχρωστική βλάβη, που περιβάλλεται από διευρυμένα τροφοφόρα αγγεία. Ωστόσο, μελανώματα χωρίς μελαγχρωστική (αμελανωτικά) εμφανίζονται σε περίπου 15-20% των περιπτώσεων. Το μελάνωμα του επιπεφυκότα είναι τυπικά ετερόπλευρο και μπορεί να εμφανιστεί σχεδόν σε οποιαδήποτε ανατομική θέση εντός του επιπεφυκότα, με την πιο κοινή θέση εμφάνισης να είναι ο επιπεφυκότας που καλύπτει τον βολβό. Λιγότερο συχνά, το μελάνωμα εμφανίζεται στον επιπεφυκότα που καλύπτει από μέσα τα βλέφαρα, την έσω γωνία του οφθαλμού (εγκανθίδα και μηνοειδή πτυχή), ή τον κερατοειδή. Αυτές οι θέσεις εμφάνισης του μελανώματος δεν έχουν καλή πρόγνωση. Η επέκταση του μελανώματος του κερατοειδούς σε βάθος περιορίζεται από τη μεμβράνη του Bowman, η οποία δρα ως φραγμός, γι’ αυτό και το μελάνωμα επεκτείνεται κατά πλάτος στο επιθήλιο του κερατοειδούς. Το μελάνωμα του επιπεφυκότα κάνει μεταστάσεις, συνηθέστερα στους προωτιαίους ή πρόσθιους τραχηλικούς λεμφαδένες.
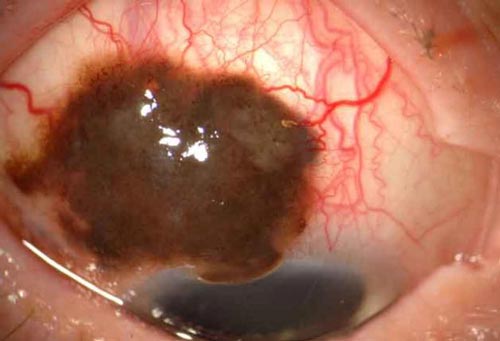
Διαφορική διάγνωση
Οι μελανοκυτταρικοί όγκοι του επιπεφυκότα και του κερατοειδούς περιλαμβάνουν τον καλοήθη σπίλο του επιπεφυκότα, την πρωτοπαθή επίκτητη μελάνωση, καθώς και το λιγότερο συχνό, αλλά πιο επικίνδυνο, το κακόηθες μελάνωμα. Επομένως, είναι σημαντικό καθήκον του οφθαλμιάτρου η διαφοροποίηση του μελανώματος από την πρωτοπαθή επίκτητη μελάνωση και τον σπίλο του επιπεφυκότα.
Πρωτοπαθής επίκτητη μελάνωση (Π.Ε.Μ.)
Η πρωτοπαθής επίκτητη μελάνωση (Π.Ε.Μ.) είναι μια συνηθισμένη οντότητα. Μία μελέτη έδειξε το ένα τρίτο των ανθρώπων της λευκής φυλής εμφανίζει πρωτοπαθή επίκτητη μελάνωση. Η Π.Ε.Μ. τυπικά εμφανίζεται ως μια ετερόπλευρη, μελαγχρωστική, επίπεδη, μη κυστική βλάβη του επιπεφυκότα, με κηλίδες χρωστικής που συχνά επεκτείνονται πέρα από την κύρια συγκέντρωση χρωστικής. Η Π.Ε.Μ. είναι περιορισμένη στον επιπεφυκότα και επομένως μπορεί να μετακινηθεί με μια μπατονέτα πάνω από τον υποκείμενο σκληρό χιτώνα.
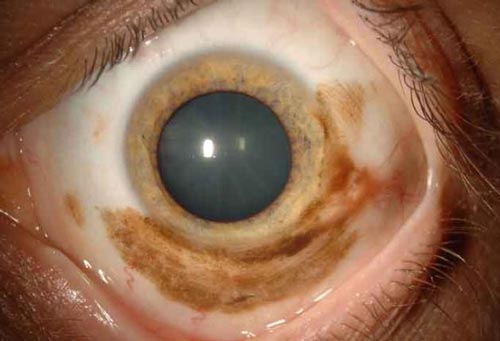
Ενώ δεν υπάρχει συναίνεση για κλινικά χαρακτηριστικά που διακρίνουν μια καλοήθη Π.Ε.Μ. από μια προ-κακοήθη Π.Ε.Μ. ή το κακόηθες μελάνωμα, η υποψία μας θα μεγαλώσει αν οι βλάβες παρουσιάζουν τα παρακάτω χαρακτηριστικά: επέκταση της μελαγχρωστικής βλάβης σε έκταση μεγαλύτερη από 3 ωρολογιακές ώρες επιπεφυκότα και μεγάλες, ανυψωμένες, έντονα σκούρες, πολυεστιακές, ή ταχέως επεκτεινόμενες βλάβες.
Επιπρόσθετα, βλάβες σε ασυνήθιστες θέσεις, όπως η έσω γωνία του οφθαλμού (εγκανθίδα, η μηνοειδής πτυχή), ο βλεφαρικός επιπεφυκότας και τα κολπώματα του επιπεφυκότα, πρέπει να αντιμετωπίζονται με μεγάλη καχυποψία, λόγω αυξημένης πιθανóτητας κακοήθειας. Μια μελαγχρωστική βλάβη σε έκταση μεγαλύτερη από 3 ωρολογιακές ώρες επιπεφυκότος προμηνύει 20% κίνδυνο για κακοήθη εξαλλαγή. Κάθε μελαγχρωστική βλάβη με έκταση 1 ώρας επιπεφυκότα αυξάνει τον σχετικό κίνδυνο εξαλλαγής σε μελάνωμα κατά 1,7 φορές.
Σπίλοι επιπεφυκότα
Οι σπίλοι του επιπεφυκότα εμφανίζονται τυπικά ως ετερόπλευρες, μελαγχρωστικές και πολλές φορές κυστικές βλάβες. Οι σπίλοι συνήθως εντοπίζονται στον επιπεφυκότα γύρω από το σκληροκερατοειδές όριο. Ένας σημαντικό χαρακτηριστικό που τους διακρίνει από το κακοήθες μελάνωμα είναι η έλλειψη διευρυμένων τροφοφόρων αγγείων και η παρουσία κύστεων. Πιστεύεται ότι μερικοί σπίλοι του επιπεφυκότα μπορεί σπάνια να εμφανίσουν κακοήθη εξαλλαγή σε μελάνωμα.
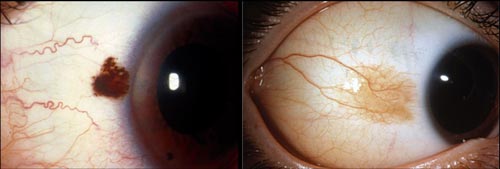
Βιοψία – Ιστοπαθολογική εξέταση
Το κακόηθες μελάνωμα του επιπεφυκότος αποτελείται από διηθητικά κακοήθη μελανοκύτταρα, τα οποία διηθούν (διαπερνούν) στην υποκείμενη βασική μεμβράνη. Η διήθηση μπορεί να παρατηρηθεί στα αγγεία, στα λεμφαγγεία, στον σκληρό χιτώνα ή τον κερατοειδή χιτώνα. Είναι σημαντικό να εκτιμηθούν τα βαθιά και τα περιφερικά όρια της επέκτασης του όγκου, το οποίο προϋποθέτει προσεκτικό χειρισμό των ιστών κατά τη στιγμή της βιοψίας. Μπορεί επίσης να παρατηρηθούν στην ιστοπαθολογική εξέταση γειτονικές περιοχές με άτυπη Π.Ε.Μ. με σπίλους.
Η πρωτοπαθής επίκτητη μελάνωση (Π.Ε.Μ.) χαρακτηρίζεται στην ιστοπαθολογική εξέταση από την παρουσία παθολογικών, μελανοκυττάρων μέσα στο επιθήλιο και την παρουσία υπερπλαστικών μελανοκυττάρων. Η περαιτέρω ταξινόμηση της βασίζεται στην παρουσία και τον τρόπο ανάπτυξης της μελανοκυτταρικής υπερπλασίας, καθώς και στην παρουσία άτυπων μελανοκυττάρων. Η Π.Ε.Μ με ατυπία χαρακτηρίζεται από συναθροίσεις άτυπων μελανοκυττάρων και μελανοκυτταρικής υπερπλασίας. Η Π.Ε.Μ χωρίς ατυπία χαρακτηρίζεται από ελάχιστη μελανοκυτταρική υπερπλασία και τα μελανοκύτταρα εμφανίζουν ελάχιστη ατυπία.
Ο τυπικός μελανοκυτταρικός σπίλος του επιπεφυκότα εμφανίζει την αρχιτεκτονική του επιπεφυκότα και αποτελείται από συναθροίσεις καλοήθων μελανοκυττάρων στο επιθήλιο και την υποκείμενη ιδίως ουσία του επιπεφυκότα. Κύστεις παρατηρούνται συχνά στον επιπεφυκότα των σπίλων. Οι σπίλοι τείνουν να μεταναστεύουν βαθύτερα καθώς οι ασθενείς γερνούν.
Ακόμη και αν τα κλινικά χαρακτηριστικά υποδηλώνουν ότι μια βλάβη είναι πρωτοπαθής επίκτητη μελάνωση, ή σπίλος του επιπεφυκότα, οποιαδήποτε ανησυχία ή αβεβαιότητα στη διάγνωση θα πρέπει να επιβεβαιώνεται με βιοψία.
Θεραπεία
Η χειρουργική αντιμετώπιση οποιασδήποτε ύποπτης μελαχρωστικής βλάβης του επιπεφυκότα, είναι η πλήρης εκτομή για βιοψία της βλάβης (μαζί με υγιή επιπεφυκότα 4-5 mm γύρω από την βλάβη), ακολουθούμενη από κρυοπηξία του επιπεφυκότα που περιβάλλει την βλάβη.
Συμπληρωματικές θεραπείες μετά την εκτομή περιλαμβάνουν, την τοπική ενστάλαξη και / ή ένεση Ιντερφερόνης άλφα-2b κάτω από τον επιπεφυκότα, την ενστάλαξη Μιτομυκίνης C, την βραχυθεραπεία και την ακτινοθεραπεία με δέσμη πρωτονίων. Οι θεραπείες αυτές συνήθως προορίζονται για υποτροπιάζουσες περιπτώσεις. Δεν υπάρχει συναίνεση όσον αφορά το ποια συμπληρωματική θεραπεία είναι καλύτερη. Σπάνια, ενδείκνυται εξόρυξη λόγω εισβολής του όγκου στον οφθαλμό, ή εκκένωσης του κόγχου λόγω επέκτασης του όγκου στον κόγχο, αν και δεν υπάρχει όφελος επιβίωσης.
Πρόγνωση (Πρόβλεψη)
Τα ποσοστό θνησιμότητας που σχετίζεται με το μελάνωμα της οφθαλμικής επιφάνειας είναι 25-30% σε 10 έτη. Οι πιο συνήθεις θέσεις για μεταστάσεις είναι οι πνεύμονες, ο εγκέφαλος, το ήπαρ, το δέρμα και τα οστά. Τοπική υποτροπή εμφανίζεται σε ποσοστό έως και 40% των περιπτώσεων. Οι παράγοντες κινδύνου για υποτροπή είναι: το πάχος πρωτοπαθούς όγκου (μεγαλύτερο από 2 mm), η ελλιπής εκτομή κατά τη διάρκεια της χειρουργικής επέμβασης, η εντόπιση του όγκου στον βλεφαρικό επιπεφυκότα και την έσω γωνία του οφθαλμού (εγκανθίδα και μηνοειδή πτυχή) και η μεγάλη ηλικία των ασθενών. Οι όγκοι στην εγκανθίδα παρουσιάζουν τη χειρότερη πρόγνωση, με την θνησιμότητα να φτάνει το 50% σε 3 χρόνια.